卡马替尼(Capmatinib)、特泊替尼(Tepotinib)和赛沃替尼(savolitinib)可以作为MET14号外显子跳跃突变转移性NSCLC患者的一线、二线或后线治疗。
在等待基因检测结果的时候,患者仍然可以使用标准(SOC)化疗,如果高选择性MET抑制剂不可及,则克唑替尼可以考虑作为二线或后线治疗选择。
表2:MET14号外显子跳跃突变可用的药物
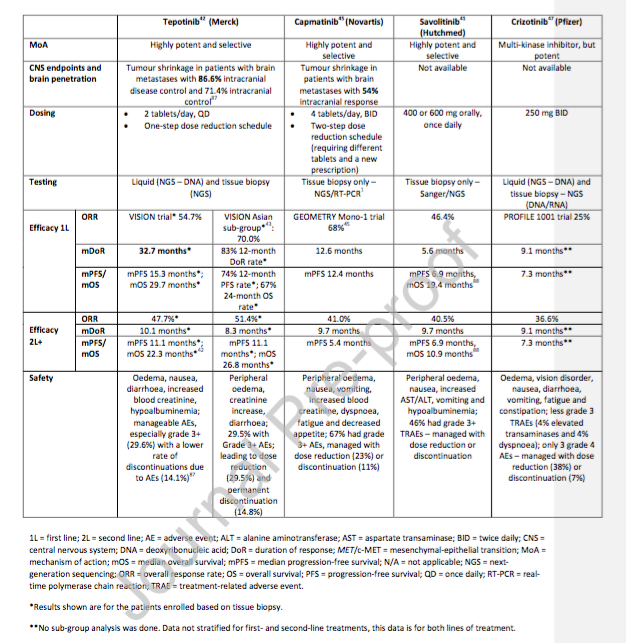
恩沙替尼,研究只入组了17例MET14外显子跳跃突变患者,样本量不大但初步结果显示出部分疗效。
谷美替尼也报道了初步研究结果,显示出良好疗效。
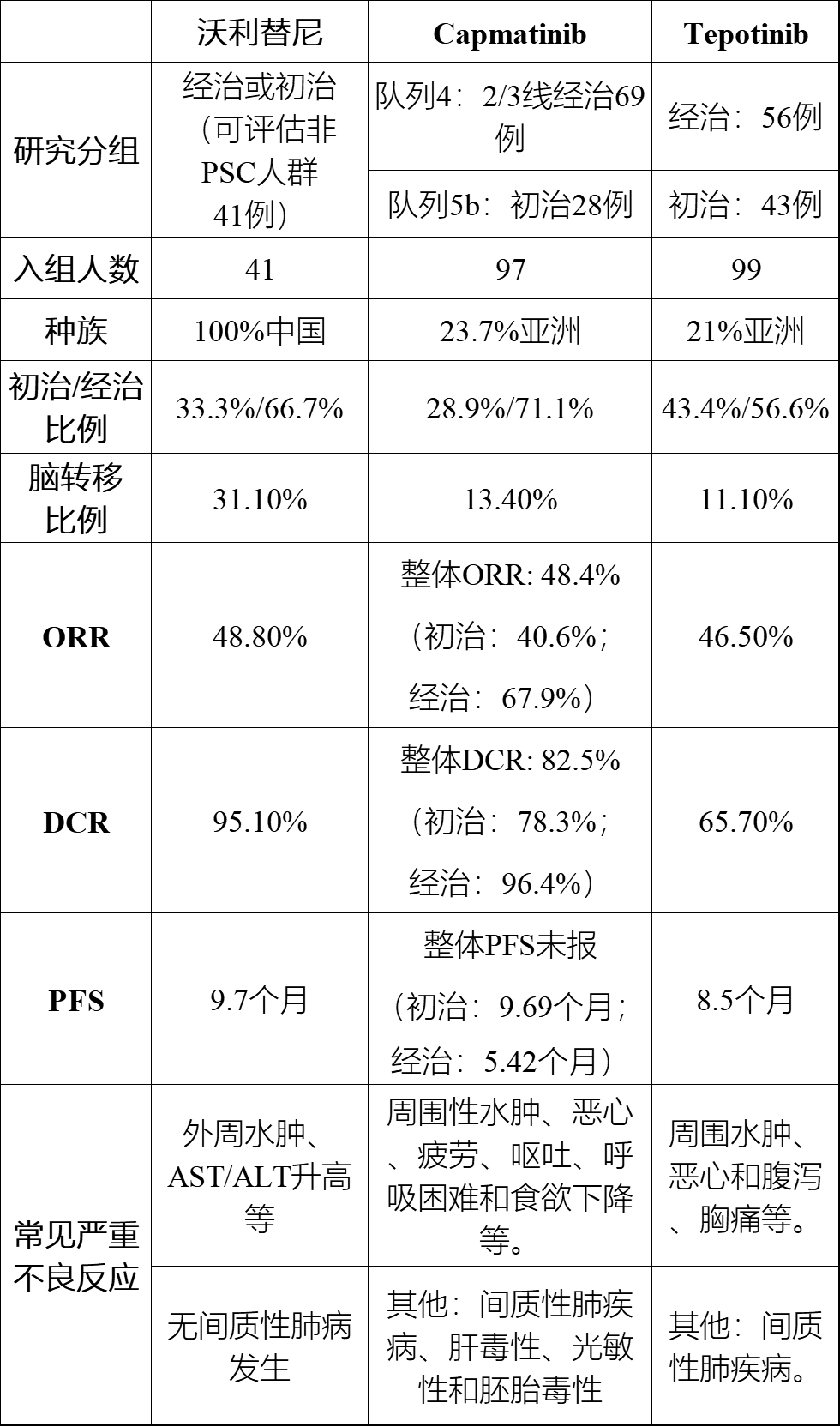
虽然上述三项研究均是单臂、Ⅱ期临床试验,但也体现了三个MET抑制剂治疗MET 14外显子跳跃突变肺癌的优势,以及其对颅内转移病灶的良好控制效果。其中,沃利替尼研究纳入的脑转移患者比例(31.1%)明显高于GEOMETRY研究(13/97,13.4%)、VISON研究(11/99,11.1%),众所周知,NSCLC患者合并脑转移疗效更差,但沃利替尼研究仍然取得了高达95.1%的DCR和9.7个月PFS,对于合并MET 14跳跃突变和相对恶性程度更高、侵袭性更强的临床特征的患者,较高的DCR和延长PFS是非常重要的。
药物安全性方面,三个MET抑制剂的不良反应发生率较为相似,患者的耐受性均可控,因此可以有效延长患者接受治疗的时间,从而获得更长的生存获益。通过对比三药的AE谱可以看到,Tepotinib与Capmatinib均能导致3级甚至以上的间质性肺病发生,这所导致的药物减量有可能会在一定程度上降低患者肺部肿瘤病灶的局部药物浓度,进而导致疾病进展。沃利替尼在研究过程中未报道间质性肺病发生,说明其具有良好的安全性。
综上所述,三种MET抑制剂各有千秋。其中,沃利替尼在中国注册的Ⅱ期临床研究已经证实了其应用于MET 14外显子跳跃突变NSCLC患者的卓越疗效和安全性,包括脑转移和PSC患者,可以说国产药物的实力不逊欧美,有望成为首个在国内获批的小分子选择性MET抑制剂。
|